UNTER DRUCK IM UNTERDRUCK
Aerosinusitis bei Piloten – Fallvorstellung
Carsten Juhran a, Andreas Werner b
a Zentrum für Luft- und Raumfahrtmedizin der Luftwaffe – Fachabteilung II –, Fürstenfeldbruck
b Zentrum für Luft- und Raumfahrtmedizin der Luftwaffe – Fachabteilung I –, Königsbrück
Zusammenfassung
Eine mangelhafte Belüftung der Nasennebenhöhlen, wie sie z. B. bei einer Sinusitis vorliegt, kann bei rasch wechselndem Umgebungsdruck zu massiven Beschwerden und schwerwiegenden Komplikationen führen. Diese können unter Umständen bis zur Handlungsunfähigkeit im Fluge führen. Eine fliegerische Tätigkeit ist aufgrund des ständig wiederkehrenden Druckwechsels deshalb bei unzureichender Belüftung der Nasennebenhöhlen ausgeschlossen.
Auch nach einer operativen Sanierung im Falle einer chronischen Rhinosinusitis – wie in dem hier vorgestellten Fall – lässt der klinische und radiologische Befund nicht immer eine sichere Aussage darüber zu, ob ein Druckausgleich gewährleistet ist. Im Zweifel muss deshalb eine flugphysiologische Diagnostik im Unterdruck erfolgen.
Stichworte: Sinusitis, Druckausgleich, Barotrauma, Flugphysiologie, Aerosinusitis, Pilot
Keywords: sinusitis, pressure equalization, barotrauma, flight physiology, aerosinusitis, pilot
Einleitung
Auf und Abstieg beim Fliegen sind mit erheblichen Änderungen des äußeren Luftdrucks verbunden. So reduziert sich der Luftdruck bereits bei einem Aufstieg von Meereshöhe auf 3000 m (=9842 ft), was etwa der Höhe der Zugspitze (2962 m) entspricht, auf 68 % des Ausgangswertes (siehe Abbildung 1).
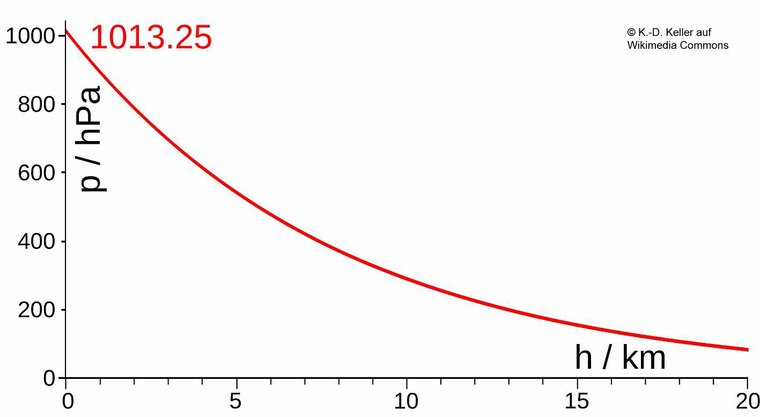
Abb. 1: Grafische Darstellung der barometrischen Höhenformel. Auf der X-Achse ist die Höhe in Kilometern, auf der Y-Achse der Luftdruck in Hektopascal angegeben. 1013,25 hPa entsprechen dem Luftdruck auf Meereshöhe bei 15°C.
(Bild: K.-D. Keller auf Wikimedia Commons)
Die bei einem Aufstieg aus den luftgefüllten Nasennebenhöhlen (NNH) und dem Mittelohr entwichene Luft muss bei einem Abstieg wieder einströmen. Während das Ausströmen der Luft im Falle einer leichten Schleimhautschwellung und auch z. B. bei einer stärkeren Sinusitis meist noch erfolgen kann, kommt es beim Einströmen oft zu einem Kollaps des Restlumens der Nasengänge bzw. der Tuba Eustacchii, der durch den dann entstehenden Unterdruck in den daran anschließenden Hohlräumen noch verstärkt wird. Die Folge sind starke Schmerzen und nicht selten Blutungen in die NNH bzw. in das Mittelohr. Die bei dieser sog. Barosinusitis (Synomym: Aerosinusitis) auftretenden Schmerzen können so heftig sein, dass Handlungsunfähigkeit der betroffenen Person resultiert – bei einem Piloten ein möglicherweise tödlich endendes Vorkommnis.
Das folgende Fallbeispiel soll zeigen, dass nach einer operativen Behandlung einer chronischen Sinusitis auch bei auf Grund klinischen Befundes anzunehmender Funktion des Druckausgleichs dieser nicht gewährleistet sein kann. Deshalb kann bei geringstem Zweifel bei fliegendem Personal eine Funktionsprüfung im Rahmen einer flugphysiologischen Diagnostik vor Wiederaufnahme des Flugdienstes erforderlich sein
Fallvorstellung
Anamnese
Ein 37-jähriger Hubschrauberpilot, der mehr als 10 Jahre zuvor an den NNH operiert worden war, beklagte im Herbst 2016 erneut sinusitische Beschwerden mit Nasenatmungsbehinderung, sowie in den letzten Wochen zunehmende frontal betonte Mittelgesichtsschmerzen beim Abstieg. Bei der zur Feststellung seiner Wehrfliegerverwendungsfähigkeit (WFV) durchgeführten Untersuchung fanden wir in der Nasenendoskopie mit einer starren 30°-Optik in beiden mittleren Nasengängen polypös veränderte Schleimhaut. Die im Zentrum für Luft- und Raumfahrtmedizin der Luftwaffe (ZentrLuRMedLw) durchgeführte MRT der NNH zeigte eine subtotale Verlegung der Kieferhöhlen durch verdickte Schleimhäute; die Siebbeinzellen und Stirnhöhlen waren nahezu vollständig verlegt (Abbildung 2).
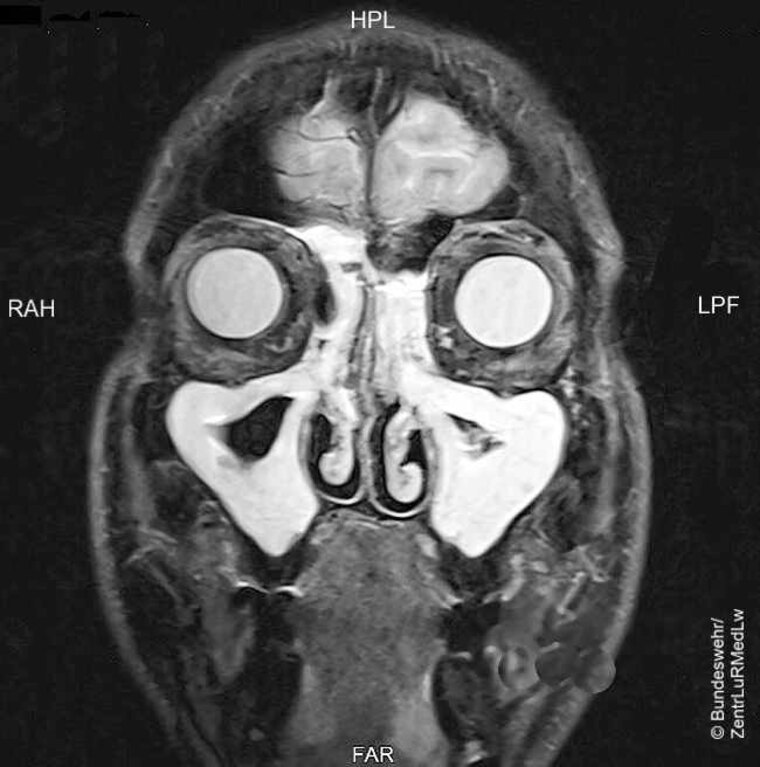
Abbildung 2: MRT-Diagnostik im Rahmen der Untersuchung auf WFV
Ein konservativer Therapieversuch mit systemischen (wenige Tage) und topischen intranasalen Steroiden über drei Monate führte zu keiner Besserung der Beschwerden.
Diagnose
Verlauf, klinischer und radiologischer Befund sicherten die Diagnose einer chronischen polypösen Rhinosinusitis.
Therapie und Verlauf
Es bestand die Indikation zur funktionellen endoskopischen NNH-OP, weshalb ein CT zur OP-Planung angefertigt wurde. Hierauf war auch der weiterhin verlegte Recessus frontalis rechts gut erkennbar (Pfeil in Abbildung 3).
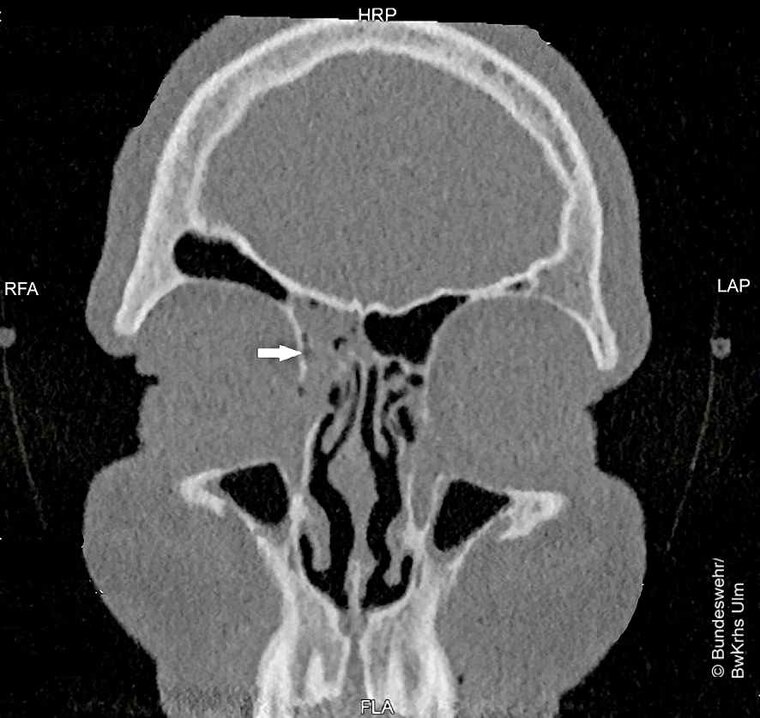
Abb. 3: CT zur präoperativen Planung; der Pfeil zeigt auf den verlegte Recessus frontalis.
Nach einer Operation im März 2017 und unauffälligem Verlauf wurde im August 2017 ein Kontroll-MRT der NNH angefertigt. Dort wurde – bei residualer randständiger Schleimhautschwellung in den Ethmoidalzellen und im Sinus frontalis rechts – ein deutlich rückläufiger Befund beschrieben. In unserer Beurteilung zur Einschätzung der Tauglichkeit zum Flugdienst konnten wir dem, unter Einbeziehung des endoskopischen Befundes nicht folgen, sondern schätzten den Zustand als frontale (narbige) Verlegung der Stirnhöhle rechts ein.
Wegen der nicht abschließend beurteilbaren Situation und der flugmedizinischen Relevanz führten wir in der Höhen-Klima-Simulationsanlage (HKS) des ZentrLuRMedLw am Flugphysiologischen Trainingszentrum in Königsbrück (Fachgruppe I 1, Flugphysiologische Diagnostik und Forschung) eine flugphysiologische Diagnostik mit einem modifizierten Höhen-Zeit-Profil (HZP) durch (Abbildung 4).
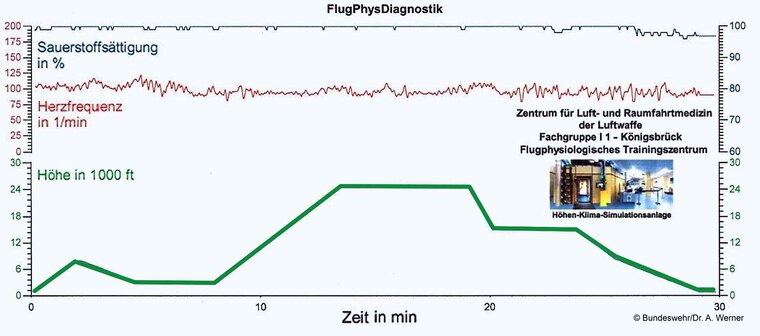
Abb. 4: Höhen-Zeit-Profil (grüne Kurve) in der Höhen-Klima-Simulationsanlage
Der Probeaufstieg- und -abstieg (Minute 0 bis 5 in Abbildung 4) sowie der Gesamtaufstieg auf 250 00 ft gestalteten sich völlig unproblematisch. Hingegen zeigte der Patient in den jeweiligen Abstiegsphasen eine deutliche Beschwerdesymptomatik, da wiederkehrend rechts-frontale Schmerzen auftraten. Das eigentlich vorgesehene HZP musste in bestimmten Phasen wegen Intervention und Abwarten im Hinblick auf das Abklingen der Beschwerden in den NNH immer wieder unterbrochen werden, so dass sich die Gesamtdauer der Untersuchung auf nahezu das Doppelte der üblichen Zeit verlängerte. Auf Grund dieses Befundes konnte die WFV durch die Begutachtungsstelle (ZentrLuRMed Lw – FG II 3 d „HNO“, Fürstenfeldbruck) nicht erteilt werden.
Da der Patient seine fliegerische Tätigkeit wiederaufnehmen wollte, wurde auf seinen Wunsch hin im Juli 2018 eine durch Navigationsgerät unterstützte Revisions-NNH-OP im BwKrhs Ulm durchgeführt. Der Heilungsverlauf war komplikationslos. Im Kontroll-MRT im September 2018 fand sich eine randständige Schleimhautschwellung im Recessus frontalis, der ansonsten aber gut einsehbar war (Abbildung 5). Bei zufriedenstellendem endoskopischem Lokalbefund konnte im Oktober 2018 nach fast zwei Jahren die WFV mit einer Sondergenehmigung wieder erteilt werden. Seitdem wurden mehr als 50 Realflugstunden beschwerdefrei absolviert.
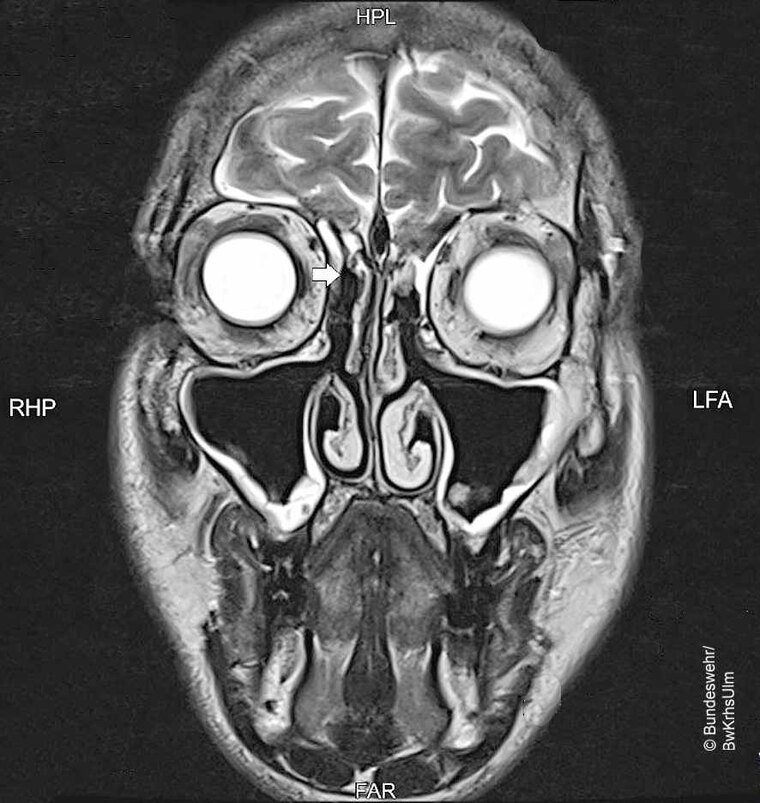
Abb. 5: MRT nach Revisions-OP: Der Recessus frontalis ist weit offen (Pfeil).
Diskussion
Das Beschwerdebild der Aerosinusitis ist seit den Anfängen der Fliegerei und mit der Entwicklung leistungsfähigerer Flugzeuge immer mehr in den Focus der Flugmedizin gerückt. Untersuchungen dazu wurden teilweise schon vor mehr als 70 Jahren durchgeführt.
Ein Barotrauma wird durch Differenzen des Luftdrucks außerhalb des Körpers und dem in lufthaltigen Körperhöhlen verursacht, wenn der Druckausgleich nicht möglich ist [6]. Die NNH und das Mittelohr sind etwa 4-6 mal häufiger betroffen als die Lunge oder der Gastrointestinaltrakt [7].
Ein Barotrauma der NNH wird dabei als Aerosinusitis bezeichnet. Die Symptome können heftige Schmerzen im Bereich der Stirn- und Kieferhöhlen sein. Es kommt zu einem Ödem der Schleimhaut der NNH mit Einblutungen in diese oder in das Lumen der Höhlen. Epistaxis tritt bei Militärpiloten in bis zu 58 % der Fälle einer Aerosinusitis auf [2, 3]. Prädisponierend ist eine Verengung im Bereich der Belüftungswege wie bei Sinusitis maxillaris und frontalis. Nach Untersuchungen dazu [8] führt ein totaler Ostiumverschluß bereits bei geringen barometrischen Druckschwankungen von 35 bis 66 mm Hg (46,6 bis 87,9 hPa) zu Unterdruckschmerzen.
Piloten mit Verengung dieser Belüftungswege durch akute Infekte, chronische Sinusitis, allergische Beschwerden oder anatomische Varianten, Traumen und Tumoren haben demnach häufiger eine Aerosinusitis.
Selten, aber gefährlich sind dann Komplikationen wie Orbitaphlegmone, Sinusvenenthrombose, intrazerebrale Abszesse, Meningitis u. a. [1].
Die Entscheidung, unseren Piloten als „vorübergehend nicht wehrfliegerverwendungsfähig“ zu beurteilen, war aufgrund dieser beschriebenen Faktoren also notwendig.
Die Diagnose einer „Chronischen Sinusitis“ war nach der Leitlinie „Rhinosinusitis“ der Deutschen Gesellschaft für Hals-Nasen-Ohrenheilkunde, Kopf- und Halschirurgie bereits [1] nach Anamnese und Bestätigung durch einen pathologischen Befund in der Nasenendoskopie zu stellen. Der hier geschilderte Verlauf mit Stellung der OP-Indikation nach vorheriger konservativer Therapie mit topischen intranasalen Steroiden ist typisch für Patienten mit chronischer Rhinosinusitis mit Polypen. Die Eröffnung des Recessus frontalis ist wegen der Gefahr einer intraoperativen Verletzung der knöchernen Orbitawand oder der Schädelbasis mit Liquorrhoe kein banaler Eingriff und wegen narbiger (Re-)Stenosen manchmal frustran. Die Erfolgsraten nach funktioneller endoskopischer NNH-Chirurgie und anschließend wieder erlangter Flugtauglichkeit werden mit 84-100 % angegeben. So konnten 37 von 39 Flugbegleitern mit rezidivierender Aerosinusitis nach einer OP wieder beschwerdefrei fliegen [4]. Die Auswertung der Krankenakten von 54 operierten Piloten postoperativ ergab eine deutliche Reduzierung der subjektiven Beschwerden, der Anzahl der Krankentage sowie der Barotraumen [5].
Die Möglichkeit, bei unklarer Situation eine Diagnostik in der HKS des ZentrLuRMedLw durchzuführen, ist für das Begutachtungszentrum von großem Vorteil bei der Beurteilung der WFV. Die Risiken für den Piloten lassen sich durch die kontrollierten Bedingungen minimieren, obwohl realistische Luftdruckveränderungen erzeugt werden. Das jeweilige HZP kann so angepasst werden, dass die spezifischen Fragestellungen aus jeder medizinischen Fachrichtung zum Begutachtungsergebnis zielführend beantwortet werden können.
Im hier vorgestellten Fall bestätigte sich der Verdacht auf die fortbestehende insuffiziente Belüftung der rechten Stirnhöhle, obwohl der Patient sonst beschwerdefrei war.
Soll man noch einmal operieren? Es bestand keine absolute, sehr wohl aber im Hinblick auf die weitere Berufsausübung eine relative OP-Indikation. Der Pilot entschied sich zur Revisions-OP. Bei zufriedenstellender postoperativer endoskopischer und bildgebender Kontrolle bestanden nun keine Zweifel mehr und die WFV wurde mit einer SG erteilt.
Fazit
Eine chronische Rhinosinusitis ist ein Risikofaktor für Barotraumen der NNH und kann zum Verlust der WFV führen. Die Wiedererlangung der Flugtauglichkeit ist eine Herausforderung für den HNO-Arzt und natürlich für auch den Patienten. Die flugphysiologische Diagnostik ist bei unklaren Fällen ein wertvolles Instrument zur Überprüfung des Therapieerfolges. Sie liefert ein zuverlässiges Ergebnis ohne die Gefahren, welche bei einer Überprüfung des Therapieerfolges im Realflug in Kauf genommen werden müssten.
Literatur
- Beule A, Jobst D, Klimek L et al.: S2k-Leitlinie Rhinosinusits. Deutsche Gesellschaft fpür Hals-Nasen-Ohren-Heilkunde 2017; < www.awmf.org/uploads/tx_szleitlinien/017-049_und_053-012l_S2k_Rhinosinusitis_2019-04_01.pdf>, letzter Aufruf 14. Juli 2019. mehr lesen
- Draeger J, Kriebel J: Praktische Flugmedizin. Landsberg/Lech: Ecomed, 2002.
- Garges L: Maxillary sinus barotrauma - case report and review. Avait Space Environ Med 1985; 56(8): 796-802. mehr lesen
- O´Reilly BJ, McRae A, Lupa H: The role of functional endoscopic sinus surgery in the management of recurrent sinus barotrauma. Avait Space Environ Med 1995; 66(9): 876-879. mehr lesen
- Parsons DS, Chambers DW, Boyd EM: Long-term follow-up of avoators after functional endoscopic sinus surgery for sinus barotrauma. Aviat Space Environ Med 1997; 68(11): 1029-1034. mehr lesen
- Pump S, Stüben U, Graf J: Aviation and high-altitude medicine for anaesthetics. Anaestesiol Intensivmed Notfallmed Schmerzther 2012; 47(11/12): 682-687. mehr lesen
- Smith JP, Furry DE: Aeromedical considerations in the management of paranasal sinus barotrauma. Aerospace Med 1972; 43: 1031-1033. mehr lesen
- Sternstein HJ: Nasal resistance inhaler; a new method for the prevention and treatment of aerotitis and aerosinusitis. J Aviat Med 1947; 18: 266-278. mehr lesen
Manuskriptdaten
Zitierweise
Juhran C, Werner A: Aerosinusitis bei Piloten – Fallvorstellung. WMM 2019; 63(12): 421-424.
Für die Verfasser
Oberstarzt Carsten Juhran
Zentrum für Luft- und Raumfahrtmedizin
Dezernat II 3 d
Straße der Luftwaffe 322, 82256 Fürstenfeldbruck
E-Mail: carstenjuhran@bundeswehr.org