FOKUS: ORBITA
Die intraorbitale Raumforderung –
ein interdisziplinärer und neurochirurgischer Brennpunkt
Expanding Lesions of the Orbita – an Interdisciplinary and Neurosurgical Focus
Lennart Schmidta, Helena Schreiweisa, Gunnar Müllerb, Bernd-Günther Laskowskic, Sandra Schmidtd, Daniel Anton Veite, Frank Weinandf, Klaus Peter Kaiserg, Ramin Naraghia
a BundeswehrZentralkrankenhaus Koblenz, Klinik XII – Neurochirurgie
b BundeswehrZentralkrankenhaus Koblenz, Abteilung XIII – Pathologie
c BundeswehrZentralkrankenhaus Koblenz, Klinik VII – Mund-, Kiefer-, Gesichtschirurgie
d BundeswehrZentralkrankenhaus Koblenz, Klinik V – Hals-, Nasen-, Ohrenheilkunde,
e BundeswehrZentralkrankenhaus Koblenz, Klinik VIII – Radiologie und Neuroradiologie,
f BundeswehrZentralkrankenhaus Koblenz, Klinik IV – Augenheilkunde
g BundeswehrZentralkrankenhaus Koblenz, Abteilung XV – Nuklearmedizin
Zusammenfassung
Aufgrund der engen Lagebeziehung zu neurovaskulären Strukturen sind Raumforderungen der Augenhöhle oder im Bereich der orbitanahen Schädelbasis in Bezug auf Diagnostik und Therapie eine besondere Herausforderung. In Abhängigkeit von Entitäten und Lokalisation können verschiedene Behandlungsansätze, wie zum Beispiel eine Operation oder auch ein konservatives Vorgehen, in Frage kommen.
In diesem Beitrag werden anhand ausgesuchter Fallbeispiele die Besonderheiten verschiedener Neoplasien in dieser Region und die jeweils spezifische Therapie vorgestellt und diskutiert. Dies soll den interdisziplinären Ansatz am Kopfzentrum des BundeswehrZentralkrankenhauses Koblenz verdeutlichen, der für einen therapeutischen Erfolg von großer Bedeutung ist.
Schlüsselwörter: Orbita, intraorbitale Tumoren, operativer Orbitazugang, Augenheilkunde, Neurochirurgie
Summary
Tumors of the Orbit present a particular challenge to neurosurgeons and related disciplines due to the close relationship to neurovascular structures. Depending on entity and localization, different treatment modalities such as surgery or a conservative approach can be considered.
In this article selected case studies are presented and details of the respective cases and the selected therapy are discussed. This highlights great importance of the interdisciplinary approach at the cranial center of the Bundeswehr Central Hospital Koblenz for therapeutic success.
Keywords: orbita, intraorbital tumors, neurosurgical orbita approach, ophthalmology, neurosurgery
Einleitung
Die Orbita
Die Orbita ist pyramidenförmig gebaut und durch verschiedene Strukturen begrenzt. So sind die Ossa frontale, temporale, zygomaticum, maxillare, ethmoidale, sphenoidale, palatinum und lacrimale an der knöchernen Begrenzung beteiligt. Die Augenhöhle hat außerdem multiple Durchtrittsstellen und beherbergt Faszien, die Augenmuskeln, den Bulbus, die Tränendrüsen, Gefäße und Nerven. Zum besseren Verständnis der Orbita muss diese in einen Extrakonalraum, Intrakonalraum, subperiostalen und den präseptalen Raum aufgeteilt werden, da die verschiedenen Entitäten typische Lokalisationen bieten. Dabei bezeichnet der Intrakonalraum den dorsal des Bulbus gelegenen, konisch zulaufenden Raum innerhalb der geraden Augenmuskeln; hier verlaufen der N. opticus, die A. ophtalmica sowie die Vv. ophtalmicae sup. et inf. sowie die Nn. ciliares breves. Diese Strukturen sind in intraorbitalem Fett eingebettet. Bei den vier geraden Augenmuskeln handelt es sich um den M. rectus superior, inferior, mediales und lateralis. Diese ermöglichen die Augenbewegung nach lateral und medial sowie nach oben/innen und unten/innen. Der Extrakonalraum reicht von den Augenmuskeln bis an das Periost der Orbita. Der subperiostale Bereich befindet sich unterhalb des Periosts. Der präseptale Raum befindet sich vor dem Septum orbitale [10].
Die Orbitachirurgie stellt hohe Herausforderungen an die beteiligten chirurgischen Disziplinen und hat sich als eine Domäne der interdisziplinären Intervention der kopfchirurgischen Fächer entwickelt. Ein besonderer Schwerpunkt liegt in der Auswahl des am besten geeigneten operativen Zugangsweges, wobei in Abhängigkeit von den übrigen Aspekten, wie Übersichtlichkeit, Funktionserhalt, Resektionsvollständigkeit, je nach Entität dem jeweils weniger invasiven Weg der Vorzug gegeben wird.
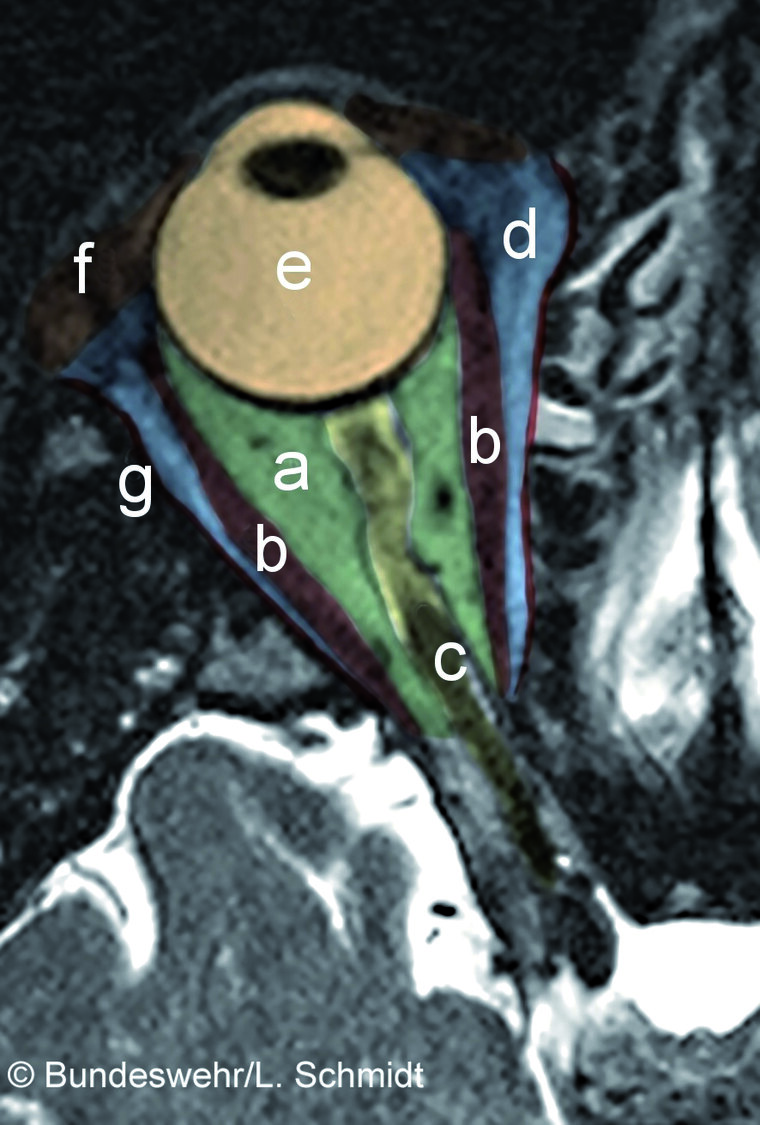
Abb. 1. Anatomie der Orbita, transversaler Schnitt: (a) Intrakonalraum, (b) gerade Augenmuskeln, (c) N.opticus, (d) Extrakonalraum, (e) Bulbus, (f) Präseptalraum, (g) Subperiostalraum
Tumore der Orbitaregion
Insgesamt sind Raumforderungen der Orbita selten (etwa 1/1 600 000 Einwohner; Quelle: Tumorregister Saarland, 2008).
Die Symptome sind vielfältig und richten sich nach Lokalisation, Größe und Entität des raumfordernden Prozesses. Sie reichen von einer Protrusio des Bulbus (Exophthalmus) mit ggf. Trockenheit des Auges über Visusminderung, Doppelbilder, Schmerzen, Tränenfluss und im Extremfall bis zur Erblindung.
Orbitale Raumforderungen lassen sich in primäre (vom intraorbitalen Gewebe selbst ausgehend) und sekundäre Orbitatumoren (Infiltration aus direkt benachbarten Strukturen in die Orbita) sowie Metastasen differenzieren.
Intrakonal sind Optikusgliome (8–10 %) am häufigsten, gefolgt von kavernösen Hämangiomen (10 %), extrakonalen Lymphome (10 %), kapillären Hämangiomen und Rhabdomyosarkomen (3 %, eher kindliche Tumore). Subperiostal finden sich häufig Metastasen (10 %), mit absteigender Häufigkeit von Mamma-, Prostata- und Bronchial-Karzinom sowie Melanom. Weiterhin finden sich auch Knochentumore und Dermoid-Zysten im Bereich der Augenhöhle [11].
Nachfolgend sollen Keilbeinflügelmeningeome, kavernöse Hämangiome sowie Metastasen detaillierter dargestellt werden.
In einem der in Arbeit vorgestellten Fälle wurde die Diagnose eines sekretorischen Meningeoms (WHO I°) gestellt. Diese stellen mit 1–3 % aller Meningeome [4] nur einen geringen Teil der Tumore der Arachnoidaldeckzellen. Sie treten gehäuft in der 5. und 6. Lebensdekade auf. Eine weibliche Prädominanz ist in 3:1 der Fälle gegeben. Neben der bevorzugten Lokalisation in der Falx cerebri, dem Tentorium sowie der Meningen der Großhirnkonvexität ist der Keilbeinflügel als häufigste Tumorregion zu verzeichnen. Für die Keilbeinflügelregion ist das gutartige Meningeom, welches vom medialen Keilbeinflügel, dem Processus clinoideus oder der Optikusnervenscheide aus vorwächst, der am häufigsten diagnostizierte Tumor. Hier liegen die Tumore – mit Ausnahme der Optikusnervenscheidentumore – extrakonal. Aufgrund des langsamen und nicht infiltrativen Wachstums bleiben die Patienten oft lange symptomlos, sodass der Tumor erst mit einem fortgeschrittenen Volumen symptomatisch werden kann. Als Symptome treten häufig eine schleichende Visusminderung oder ein Exophtalmus auf. Bildgebend ist ein ausgeprägtes perifokales Ödem charakteristisch [4][12].
Vaskuläre Prozesse sind vor allem in der 3. bis 5. Lebensdekade vorhanden und rangieren an zweiter Stelle der häufigsten benignen Orbitatumoren. Die Kavernome sind hierbei die häufigsten Entitäten. Sie liegen klassischerweise intrakonal und können eher schleichende Symptome, wie eine Protrusio bulbi, verursachen. Eine Schmerzsymptomatik ist hier eher selten zu beobachten. Spontane Rupturen mit akut klinisch relevanten intraorbitalen Blutungen kommen nur sehr selten vor. Das primäre Vorgehen ist hier ein schrittweises Verkleinern/Schrumpfen mittels Koagulation. Das Ziel dieser neurochirurgischen Intervention ist die Tumorentfernung in sano, um ein Rezidiv zu verhindern. Auch ist bei frühzeitiger Operation die Restitutio ad integrum des Sehvermögens sehr wahrscheinlich [7][13].
Zysten sind benigne Neoplasien, die eher jüngere Patienten betreffen. Dermoidzysten kommen dabei am häufigsten vor. Epidermale Zysten sind typisch dysembryonale Fehlbildungen der Kopf-Hals-Region und zumeist am lateralen Augenwinkel lokalisiert [13]. Diese befinden sich gehäuft subperiostal. Während sich epidermale Zysten als rein zystische Läsionen darstellen und somit ein erhöhtes Signal auf diffusionsgewichteten MRT-Bildern zeigen, können dermoide Zysten auch andere Gewebebestandteile, wie Talgdrüsen oder Fett, aufweisen. Pseudozysten sind Hohlräume, welche lediglich aus komprimiertem Bindegewebe oder Granulationsgewebe bestehen. Echte Zysten sind von einer epithelialen Zystenwand umgeben. Der Zysteninhalt ist von variabler Viskosität und Konsistenz, welche von kalzifiziertem Horn bis hin zu fluidem Material reicht. Entwicklungsbedingte Zysten sind klinisch relativ scharf umschrieben, weisen aber häufig Verbindungen zu tiefer liegenden Strukturen auf und können auch den Knochen infiltrieren. Intraoperativ sollten diese Zysten aufgrund einer drohenden Entzündungsreaktion nicht eröffnet werden; bei unvollständiger Entfernung neigen sie zu Rezidiven.
Metastasen können prinzipiell an vielen Lokalisationen auftreten. Das Mammakarzinom macht etwa 19–22 % aller Malignome der Frau aus [14]. Der Altersgipfel liegt in der fünften Lebensdekade. Eine Metastasierung erfolgt in Lymphknoten sowie ossär. Weitere Absiedelungen sind in der Lunge/Pleura zu finden. Deutlich seltener werden Metastasen in der Leber, den Ovarien oder im ZNS beschrieben. Bei letalem Verlauf eines fortgeschrittenen Mammakarzinoms ist ein orbitaler Fokus nicht selten. BLOCH und GARTNER [2] fanden bei 52 autopsierten, an einem Mammakarzinom verstorbenen, Patientinnen in 37 % der Fälle Metastasen in der Orbita. In einem der hier vorgestellten Fälle war der Primarius in der Mamma zu finden.
Die Inzidenz des Mammakarzinoms liegt bei 150 Neuerkrankungen pro 100 000 Einwohner. Prognostisch ist neben Östrogen- und Progesteronrezeptorexprimierung auch eine Überexpression des HER2/neu-Gens wichtig, welche mit einer erhöhten Invasivität und Chemoresistenz einhergehen können. Bei orbitalen Metastasen berichten Patienten aufgrund eines schnelleren symptomatischen Wachstums früher über eine Schmerzsymptomatik. Hier ist die Biopsie zur Diagnosesicherung wichtig. Eine Entfernung der orbitalen Metastasen ist – mit dem Ziel des Visuserhalts – nur bei einem gut zugänglichen und eher kleinen Befund empfohlen, da die Gesamtprognose der malignen Grunderkrankung zu berücksichtigen ist [1].
Operativer Zugang bei Raumforderungen im Bereich der Orbita
Die Frage des Zuganges im Bereich der Augenhöhle ist für eine geplante Entfernung einer intraorbitalen Raumforderung von großer Wichtigkeit.
Aufgrund der vielen neurovaskulären und für das Sinnesempfinden des Menschen zentral wichtigen Strukturen im eng begrenzten Bereich der Orbita liegt hier im Besonderen eine genaue Abwägung zwischen möglichst kleinem Zugangstrauma und einer guten intraoperativen Übersicht zentrales Interesse der Planung. Ziel ist es, Strukturen zu schonen.
Generell gibt es die Möglichkeit von extrakraniellen-, transkraniellen und kombinierten Zugängen zur Orbita [9]. Exemplarisch werden als extrakranieller Zugang die laterale Orbitotomie und als transkranielle Zugänge die supraorbitale Kraniotomie sowie eine pterionale Kraniotomie mit anschließender orbitozygomatischer Osteotomie vorgestellt und kurz die jeweilige Indikation für den Zugangsweg aufgezeigt.
Laterale Orbitotomie
Die laterale Orbitotomie ist ein extrakranieller Zugang vor allem für extrakonale Prozesse an der lateralen Orbitawand, aber auch für gut abgrenzbare intrakonale Tumore, wie z. B. Schwannome oder Neurofibrome. Mediale, mediobasale oder Prozesse am Apex lassen sich durch diesen Zugang nicht erreichen. Ebenso besteht hier die Gefahr der Verletzung von Augenmuskeln oder der Nn. Ciliares.
Zusammengefasst erfolgt nach Resektion des Proc. frontalis ossis cygomatici, Inzision und Präparation des M. temporalis die Osteotomie des lateralen Orbitarandes [5][8]. Nach Resektion der Raumforderung erfolgt die plastische Rekonstruktion des Orbitarandes und die Refixation des Proc. frontalis ossis cygomatici.
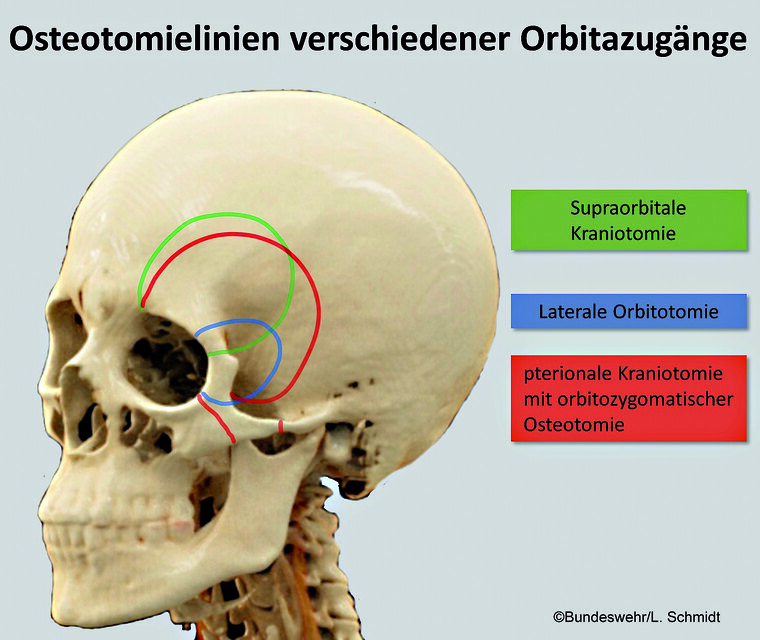
Abb. 2: Schematische Darstellung der in diesem Beitrag vorgestellten neurochirgischen Zugänge zur Orbita
Supraorbitale Kraniotomie
Dieser Zugang eignet sich besonders für Prozesse am Orbitadach oder am Boden der vorderen Schädelgrube. Indiziert ist dieser Zugang bei Prozessen oberhalb des N. opticus.
Der Hautschnitt erfolgt bügelförmig bihemispheriell in der Haarlinie des Patienten. Die Osteotomie umfasst das Os frontale, je nach Indikation Teile des Sinus frontalis, das Orbitadach sowie Teile des Proc. frontalis ossis cygomatici [5][8]. Aufgrund der Schnittführung in der Haarlinie sind hier gute kosmetische Ergebnisse zu erreichen. Die Patienten tragen jedoch eine Taubheit im Bereich des N. supraorbitalis (V1) davon, der bei diesem Zugang nicht zu erhalten ist.
Pterionale Kraniotomie und Orbitozygomatische Osteotomie
Aufgrund einer großflächigen, nahezu vollständigen, intrakraniellen Entdachung und seitlicher knöcherner Eröffnung der Orbita bietet dieser Zugang die beste Übersicht und dadurch den größtmöglichen Schutz der intraorbitalen Strukturen. Mit ihm sind nahezu alle Prozesse im Bereich der Orbita, ob intra- oder extrakonal, zu erreichen. Ebenso sind Raumforderungen in der mittleren Schädelgrube, wie z. B. laterale Keilbeinflügelmeningeome, gut zu erreichen.
Auch hier erfolgt der Hautschnitt kosmetisch günstig entlang der Haargrenze. Über eine pterionale Kraniotomie und Resektion des Os zygomaticum erfolgt nach Retraktion des Frontallappens die Osteotomie des Orbitadaches [5][8]. Je nach Pathologie kann eine knöcherne Entdachung des Canalis nervi optici oder die Resektion weiterer zusätzlicher Anteile des Keilbeines erfolgen.
Transnasaler Zugang
Als minimalinvasiver Zugang zur Orbita eignet sich ein endoskopisch transnasales Vorgehen, bei dem nach Abtragen der Lamina papyracea sowohl der mediodorsale orbitale Raum sowie nach Schlitzen der Periorbita der mediale Retrobulbärraum inspiziert und biopsiert werden kann.
Als makroskopische Zugänge bieten sich die laterale und mediale Kanthotomie an. Durch Erweiterung der Schnittführung in den Ober- oder Unterlidbereich kann hier sowohl im Bereich des Bulbus als auch des seitlichen Retrobulbärraumes operiert werden.
Falldarstellungen
Fall 1 (Abbildung 3)
Bei einer 64-jährigen Patientin mit Schmerzen im linken Auge und zunehmendem Exophthalmus links, Kopfschmerzen und Schwindelsymptomatik zeigte die Schnittbildgebung mittels CT und MRT ein laterales Keilbeinflügelmeningeom mit exophytärer Arrosion der orbitabildenden Os sphenoidale sowie Os cygomaticum links.
Aufgrund der progredienten Beschwerdesymptomatik und der knöchernen Arrosion durch das Meningeom wurde der Tumor über eine pterionale Kraniotomie mit anschließender orbitozygomatischer Osteotomie in Zusammenarbeit mit Angehörigen der Klinik für Mund-, Kiefer- und Gesichtschirurgie (MKG) entfernt. Der Tumor konnte in toto entfernt werden. Anschließend erfolgte die Rekonstruktion der Orbita mittels Titan-Mesh durch das Team der MKG-Chirurgie.
Die Histologie ergab ein sekretorisches Keilbeinflügelmeningeom (WHO I°, Simpson I°).
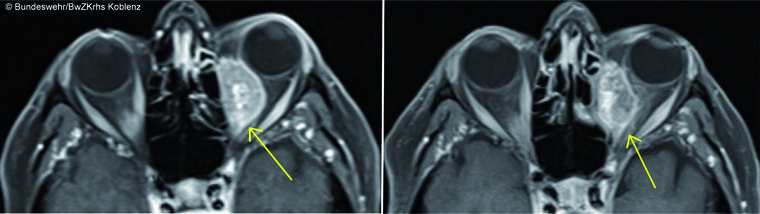
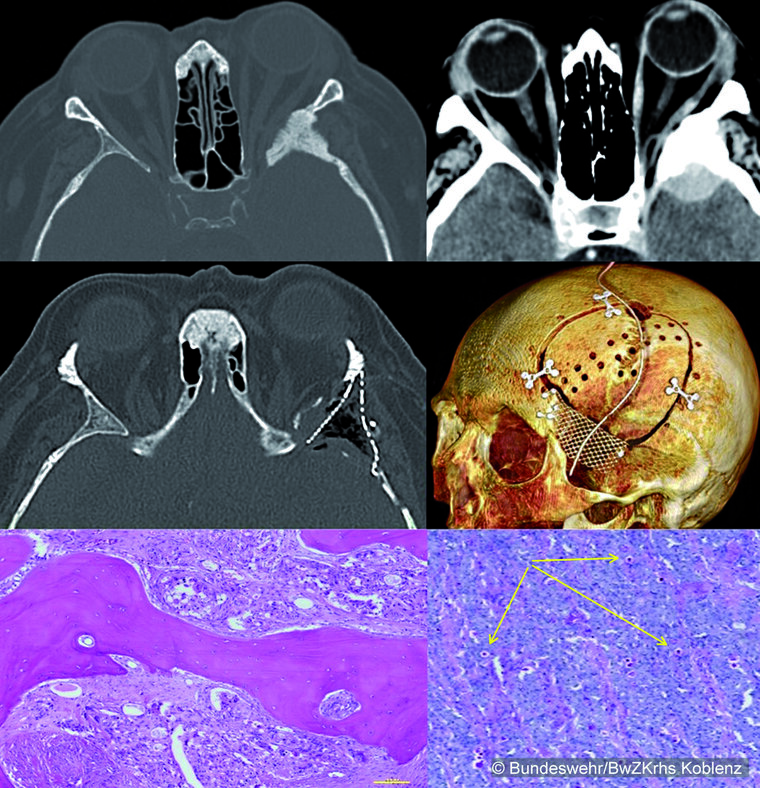
Abb. 3: (Oben) Präoperatives CT des Schädels mit Kontrastmittel, transversal: Zu sehen ist im linken Bild die deutliche knöcherne Reaktion des großen Keilbeinflügels links mit Verdrängung der intraorbitalen Strukturen und Exophthalmus sowie im rechten Bild der intrakranielle Anteil des Meningeoms mit Verdrängung des Temporallappens in der mittleren Schädelgrube.
(Mitte) Zustand nach Resektion des Keilbeinflügelmeningeoms in toto (Simpson I) über eine pterionale Kraniotomie mit orbitozygomatischer Osteotomie: Dargestellt sind die Rekonstruktion von Orbita und Teilen des Keilbeins, sowie die plastisch, funktionelle Refixation der osteoplastischen Kraniotomie und des M. temporalis.
(Unten) HE-Färbung mit Nachweis der Arachnoidaldeckzellnester (linkes Bild); PAS-Färbung mit Nachweis der Pseudopsammomkörperchen (rechtes Bild, gelbe Pfeile)
Fall 2 (Abbildung 4)
Bei einer 24-jährigen Patientin bestand eine zystische Raumforderung der lateralen Orbitawand rechts, die sich wiederholt eitrig über einen Hautporus im Bereich der rechten Schläfe entleerte. Im Verlauf zeigte sich eine Größenprogredienz mit vermehrter Sekretion. Initial erfolgte bereits eine Lokalinzision mit einer sekundären Infektion. Nach einer passageren Abheilung kam es zu einer kutanen Fistelbildung. Aufgrund der klinischen und bildmorphologischen Befunde wurde der Verdacht auf eine Dermoid-Zyste gestellt.
Die MRT- und CT-Bildgebung zeigt eine im Vergleich zu den Voraufnahmen deutliche Zunahme des intraossären Anteils der Zyste mit ausgeprägter Knochenarrosion. Ebenso ließ sich im MRT ein Fistelgang zur lateralen Schläfenseite darstellen. Die Orbitawand war nach intraorbital perforiert.
Aufgrund der immer wiederkehrenden entzündlichen Sekretentleerungen der Zyste und der zunehmenden knöchernen Arrosion der Orbitawand wurde der Entschluss zur operativen Resektion der Zyste in toto über eine laterale Orbitotomie ohne Resektion des Zygomats gefasst. Der Fistelgang wurde ebenfalls chirurgisch reseziert. Histopathologisch bestätigte sich die Verdachtsdiagnose einer Dermoid-Zyste. Im klinischen Verlauf zeigte sich eine Restitutio ad integrum.
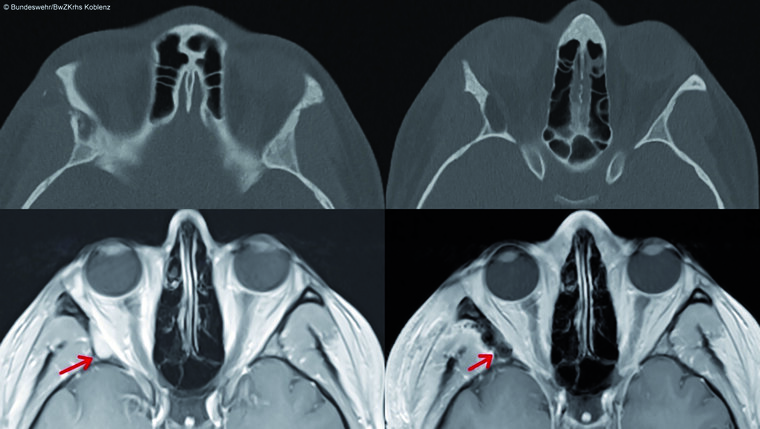
Abb. 4: (Oben) CT-Transversalschnitt: Zu sehen ist die deutliche ossäre Arrosion der rechten Orbitawand sowohl nach lateral als auch nach medial zur Periorbita.
(Unten) Links präoperatives und rechts unmittelbar postoperatives transversales T1-KM-MRT: Dargestellt ist die vollständige Entfernung der zuvor T1 hyperintensen Zyste an der lateralen Orbita rechts.
Fall 3 (Abbildung 5)
Bei einer 71-jährigen Patientin kam es über einen Verlauf von 2 Wochen zu einer Protrusio bulbi, retrobulbären Schmerzen, Lateralverlagerung des Bulbus und Epiphora sowie einem Druckgefühl im linken Auge. Anamnestisch lag ein Zustand nach duktalem Mamma-Karzinom (ED 2018) mit Teilablatio und adjuvanter Radio-Chemotherapie vor. Die Schnittbildgebung mittels MRT sowie FDG-PET-CT zeigte eine etwa 33 x 17 x 19 mm messende, kräftig Kontrastmittel aufnehmende und stoffwechselaktive Raumforderung im Extrakonalraum medial in der linken Orbita. Weiterhin zeigten sich weitere Raumforderungen im Achsenskelett sowie in axillären, mediastinalen und retroperitonealen Lymphknoten. Bildmorphologisch bestand der Verdacht auf eine ossäre sowie intraorbitale Metastasierung des bekannten Mammakarzinoms. Aufgrund der malignen Grunderkrankung mit Verdacht auf eine multiple Metastasierung wurde im Rahmen des Kopfzentrums der Entschluss zu einer Biopsie und anschließenden onkologischen Weiterbehandlung und gegen eine primäre Operation der Metastase gefasst.
Es erfolgte die endonasale endoskopische Entnahme einer Probebiopsie durch ein Team der HNO-Klinik. Nach Abtragen der Lamina papyracea und Eröffnung der Periorbita konnten durch Kompression auf den Bulbus von außen Tumorgewebe abgetragen und mehrere Biopsien gewonnen werden. Seitens der Radiologie erfolgten CT-gestützte Lymphknotenbiopsien axillär.
Histopathologisch bestätigte sich die Verdachtsdiagnose durch Nachweis einer Metastase eines wenig differenzierten, invasiven duktalen Mammakarzinoms (ÖR/PR/HER2neu negativ).
In den Nachkontrollen zeigt der Tumor ein gutes Ansprechen auf die durchgeführte onkologische Anschlussbehandlung und verkleinerte sich innerhalb von 2 Monaten im Volumen auf 1/3 der ursprünglichen Größe.

Abb. 5: (Links) Transversales T1-MRT mit Kontrastmittel: Die an der medialen Wand der linken Orbita gelegene Raumforderung nimmt inhomogen, aber vollständig, Kontrastmittel auf.
(Rechts): Transversales T1-MRT mit Kontrastmittel nach Biopsie der Raumforderung über einen transethmoidalen Zugang in der Lamina papyracea mit deutlicher Volumenreduktion
Fall 4 (Abbildung 6)
Als Beispiel eines Falles für einen Prozess an der Spitze des Orbitatrichters, jedoch intrakraniell, wird eine 50-jährige Patientin vorgestellt, die im Rahmen einer akuten Neuropathia vestibularis einer MRT-Diagnostik zugeführt wurde. Als Zufallsbefund zeigte sich hier eine glatt begrenzte, ca. 17x10 mm messende Raumforderung unterhalb des linken Processus clinoidalis des Keilbeines, unmittelbar an die Fissura orbitalis superior sowie den Sinus cavernosus links angrenzend. Bildmorphologisch sprach dieses für ein kavernöses Hämangiom, am ehesten vom Sinus cavernosus ausgehend.
Die beschwerdefreie Patientin befindet sich in regelmäßigen klinischen und bildmorphologischen Kontrollen. Bei größenkonstantem Zufallsbefund wurde die Entscheidung gegen ein operatives und für ein konservatives Vorgehen getroffen. Eine operative Therapie wird erst bei einer deutlichen Wachstumstendenz der Raumforderung mit dem Eintreten von Beschwerden notwendig.
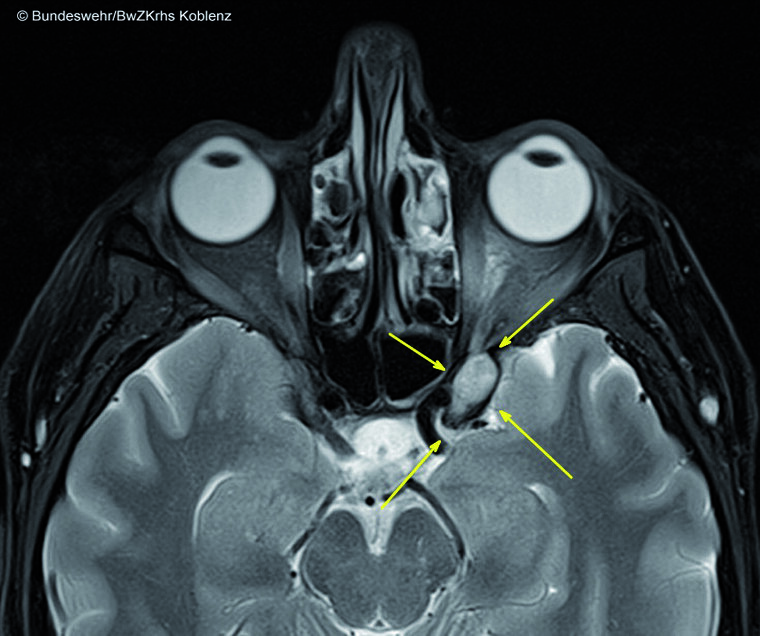
Abb. 6: Transversales MRT, T2-Fettgesättigt: Zu erkennen ist die kavernomverdächtige Raumforderung links im Bereich unterhalb des linken Processus clinoidalis. Direkt angrenzend befinden sich N.opticus, Sinus cavernosus sowie der Abgang der A. cerebri media aus der A. carotis interna.
Fall 5 (Abbildung 7)
Als Beispiel für eine operative Therapie eines Kavernoms im Bereich der Orbita wird der Fall eines 71-jährigen Patienten vorgestellt, bei dem 2009 erstmals eine intraorbitale, retrobulbäre Raumforderung links festgestellt wurde. Die Raumforderung war in regelmäßigen Kontrollen beobachtet worden und zeigte sich seit dem Jahre 2018 größenprogredient. Aktuell bestand bei dem Patienten ein starker Exophthalmus des linken Auges mit einhergehender Trockenheit. Doppelbilder oder Motilitätsstörungen des Bulbus bestanden nicht dauerhaft, wurden jedoch zeitweise angegeben. Aufgrund des deutlichen Tumorprogresses bei noch nicht dauerhaft beeinträchtigtem Sehvermögen des Patienten erfolgte der Entschluss zu einer frühzeitigen Operation, um die größtmögliche Wahrscheinlichkeit einer Restitutio ad integrum zu gewährleisten.
Die MRT-Diagnostik zeigte eine glatt begrenzte, intraorbitale Raumforderung an der lateralen Orbitawand links mit homogenem KM-Enhancement. Der N. opticus sowie die angrenzenden Augenmuskeln waren stark nach medial verlagert. MRT-morphologisch bestand der Verdacht auf ein kavernöses Hämangiom.
Der Eingriff, der von einem Team aus den Kliniken für Neurochirurgie und MKG-Chirurgie durchgeführt wurde, erfolgte über eine pterionale Kraniotomie mit anschließender orbitozygomatischer Osteotomie. Die Entfernung des Tumors gelang in toto und die Orbita wurde vom Ärzteteam der MKG-Chirurgie mittels Titan-Mesh plastisch rekonstruiert. Postoperativ bestand bei dem Patienten zugangsbedingt infolge einer Schwellung des M. rectus lateralis eine passagere leichtgradige Abduktionsschwäche des linken Auges, welche sich im Verlauf jedoch komplett zurückbildete. Histopathologisch ergab sich, die Verdachtsdiagnose bestätigend, der Befund eines kavernösen Hämangioms. Der Zugang ermöglichte eine vollständige Resektion im Gesunden.
Der Exophthalmus bildete sich vollständig zurück und die Bulbi sind im gleichen Niveau. Die Bulbusmotilität ist konjugiert und es bestehen keine Doppelbilder mit regelrechtem Visus.
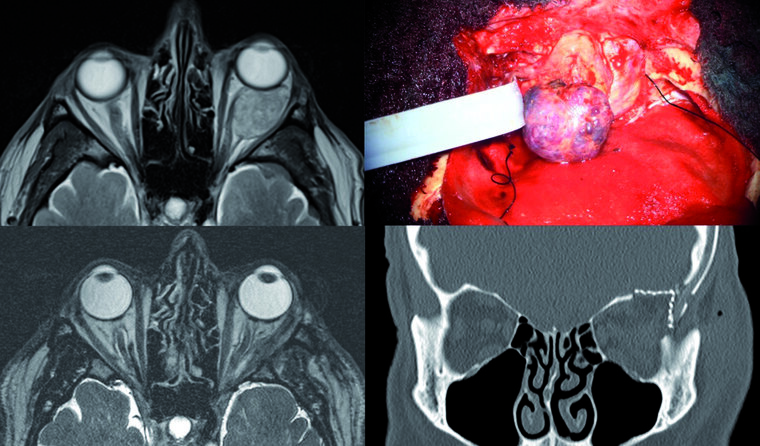
Abb. 7: (Links oben) Präoperatives transversales T2-MRT mit deutlich sichtbarer Raumforderung links intraorbital und massiver Verdrängung der intraorbitalen Strukturen.
(Rechts oben) Blick von lateral auf die eröffnete Orbita mit ebenfalls eröffneter Periorbita und hieraus mobilisiertem Kavernom; unten im Bild ist der mit Hirnwatten bedeckte Frontal- und Temporallappen zu sehen.
(Unten links) Postoperatives Ergebnis im transversalen T2-MRT: Zu sehen ist die bildmorphologisch vollständige Tumorresektion. Der links oben noch deutlich zu sehende Exophthalmus hat sich vollständig zurückgebildet. Intraorbitale Strukturen werden nicht mehr verdrängt.
(Unten rechts) Postoperatives CT: Zu sehen ist die plastische und funktionelle Rekonstruktion der Orbita links mit noch einliegender Robinson-Drainage.
Zusammenfassung
Orbitatumore enthalten mannigfaltige Kasuistiken, deren Diagnostik und Therapie ein hohes Maß an interdisziplinärer Expertise bedürfen. So muss bei jedem Prozess eine individuelle Planung bezüglich der Diagnostik, dem weiteren therapeutischen Vorgehen und einer eventuellen Operation in Abhängigkeit von der vermuteten Entität erfolgen.
Zur Therapie bedarf es ebenfalls eines breitgefächerten Fachwissens. So erfasst die Augenheilkunde den funktionellen Zustand, die Radiologie die anatomischen Bezüge zur initialen Diagnosebestimmung. Bei in erster Linie chirurgischer Intervention müssen sich die Neurochirurgie, Mund-Kiefer-Gesichtschirurgie, Augenheilkunde, Hals-Nasen-Ohrenheilkunde hinsichtlich der Optionen für einen Zugang, Radikalität der Resektion und am Ende Rekonstruktion der anatomischen Grenzen eng abstimmen und zusammenarbeiten. Nur so erreicht man den größtmöglichen Benefit für den Patienten.
Literatur
- Albert DM, Rubenstein RA, Scheie HG: Tumor metastasis to the eye. I. Incidence in 213 adult patients with generalized malignancy. Am J Ophthalmol 63(4): 723–726.
- Bloch RS, Gartner S: The incidence of ocular metastatic carcinoma. Arch Ophthalmol 1971; 85(6): 673-675. mehr lesen
- Castillo M, Mukherji SK, Wagle NS: Imaging ofthe pediatric orbit. Neuroimaging Clin N Am 2000; 10(1): 95–116. mehr lesen
- Dai-Jun W, Liang-Fu Z: Secretory meningiomas: clinical, radiological and pathological findings in 70 consecutive cases at one institution. Int J Clin Exp Pathol 2013; 6(3): 358-374. mehr lesen
- Delashaw JB Jr: Neurosurgical operative Atlas Vol. 4 No. 1, S. 75-94
- Ferry AP, Font RL: Carcinoma metastatic to the eye and orbit. Arch Opthtalmol 1974; 92: 276-286. mehr lesen
- Gunalp I, Gunduz K: Vascular tumors of the orbit. Doc Ophthalmol 1995; 89: 337–345. mehr lesen
- Hassler W, Eggert H: Extradural and intradural microsurgical approaches to lesions of the optic canal and the superior orbital fissure. Acta Neurochir (Wien) 1985; 74(3-4): 87–93. mehr lesen
- Hassler W, Unsöld R, Schick U: Raumforderungen der Orbita, Diagnostik und operative Behandlung. Deutsches Ärzteblatt 2007; 104(8): A496-A501. mehr lesen
- Müller-Forell W.: Bildgebende Diagnostik von Orbitaerkrankungen. Klinische Neuroradiologie 2002; 12: 101-126 mehr lesen
- Poloschek CM, Hader C: Klinische und neuroradiologische Diagnostik der Orbitatumoren; Ophthalmologe 2011; 108 : 510-518. mehr lesen
- Schick U, Bleyen J, Bani A, Hassler W: Management of meningiomas en plaque of the sphenoid wing. J Neurosurg 2006; 104(2): 208–214. mehr lesen
- Schick U, Dott U, Hassler W: Surgical treatment of orbital cavernomas. Surg Neurol 2003; 60(3): 234–244. mehr lesen
- Schmidt- Mathiesen H, Bastert G: Gynäkologische Onkologie. Stuttgart, New York: Schattauer 1994, 5. Auflage.
Manuskriptdaten
Zitierweise
Schmidt L, Schreiweis H,Müller G, Laskowski BG, Schmidt S, Veit DA, Weinand F, Kaiser KP, Naraghi R: Die intraorbitale Raumforderung – ein interdisziplinärer und neurochirurgischer Brennpunkt. WMM 2021; 65(5): 199-205.
Für die Verfasser
Stabsarzt Lennart Schmidt
BundeswehrZentralkrankenhaus Koblenz
Klinik XII – Neurochirurgie
Rübenacherstraße 170, 56072 Koblenz
E-Mail: lennart1schmidt@bundeswehr.org
Manuscript data
Citation
Schmidt L, Schreiweis H,Müller G, Laskowski BG, Schmidt S, Veit DA, Weinand F, Kaiser KP, Naraghi R: Expanding Lesions of the Orbita – an Interdisciplinary and Neurosurgical Focus. WMM 2021; 65(5): 199-205.
For the Authors
Captain (MC) Lennart Schmidt
Bundeswehr Central Hospital Koblenz
Department XII – Neurosurgery
Ruebenacherstraße 170, D-56072 Koblenz
E-Mail: lennart1schmidt@bundeswehr.org