Anstrengungsbedingte Überhitzung im zivilen und militärischen Bereich – eine unterschätzte Gefahr
Exertional overheating in the civilian and military sector - an underestimated hazard
Karl Jochen Glitza, Alexander Sieverta, Ulrich Rohdea, Claus Piekarskib, Dieter Leyka,c
a Institut für Präventivmedizin der Bundeswehr, Koblenz
b Universität zu Köln, Institut und Poliklinik für Arbeitsmedizin, Umweltmedizin und Präventionsforschung
c Deutsche Sporthochschule Köln, Forschungsgruppe Leistungsepidemiologie
Einleitung
Die menschliche Wärmebilanz ist maßgeblich von der Arbeitsschwere, der Bekleidungsisolation, dem Umgebungsklima und individuellen Faktoren (Akklimatisationsgrad, körperliche Leistungsfähigkeit u. v. a. m.) abhängig.
Wird die in der Muskulatur gebildete Wärme nicht ausreichend abgeführt, drohen anstrengungsbedingte Überhitzungen. Diese Gefahr wird häufig unterschätzt oder gar nicht erkannt [13]. Kommt es zum Hitzekrampf, Hitzekollaps oder zur Hitzeerschöpfung, werden diese Krankheitsbilder oftmals als unkritisch angesehen, obwohl sich daraus unvorhersehbar ein lebensbedrohender, anstrengungsbedingter Hitzschlag (exertional heat stroke, EHS) entwickeln kann. In diesem Falle muss sofort eine effektive Erstversorgung erfolgen; ansonsten geht wertvolle Zeit unwiederbringlich verloren, um generalisierte Endothelzellschädigungen mit Auswirkungen auf verschiedene Organsysteme und schließlich ein Multiorganversagen durch systemische Entzündungsreaktionen (SIRS) zu verhindern [7][11].
Beispiele anstrengungsbedingter Überhitzungen
Bei sportlichen Hochleistungen im heißen Klima treten anstrengungsbedingte Überhitzungen auf (z. B. Straßenradweltmeisterschaft in Katar 2016, wo beim Rennen der Männer über 257 km nur 53 von 199 gestarteten Fahrern das Ziel erreichten). Gleichzeitig ist kaum bekannt, dass sich diese Krankheitsbilder auch in moderatem Klima bei langandauernden schweren Belastungen entwickeln: Beim London-Marathon 2018 kollabierten Athleten infolge der hohen metabolischen Wärmeentwicklung der Arbeitsmuskulatur, da ihnen bereits bei einer Umgebungstemperatur von 23 °C kein Ausgleich ihrer Wärmebilanz gelang.
Im gewerblichen Alltag kann dieser Gefährdung zumeist durch arbeitsmedizinische und arbeitsorganisatorische Präventionsmaßnahmen begegnet werden. Trotzdem werden Hitzezwischenfälle berichtet, die auf Fehleinschätzungen zurückgehen (z. B. schwere Feldarbeit in der Sommerhitze).
Im militärischen Bereich bedingen die charakteristischen Rahmenbedingungen (schwere körperliche Arbeit, hohe Wärmeisolation durch ballistische Schutzbekleidung, Einsätze in heißen Klimazonen, fehlende Akklimatisation bei schnellem Klimazonenwechsel, Dehydratation, lange Expositionszeiten, Schlafdeprivation u. v. a. m.) eine hohe Gefährdung durch anstrengungsbedingte Hitzeerkrankungen. Das Beispiel der US Armed Forces (2020: 475 Hitzschläge und 1 667 Hitzeerschöpfungen [1]) unterstreicht die Notwendigkeit zum Handeln in allen Nationen. Zivile Präventionsempfehlungen, die von begrenzten Schichtzeiten und arbeitsorganisatorischen Regulierungsmöglichkeiten ausgehen, sind jedoch nur eingeschränkt auf Streitkräfte übertragbar. Daher bestehen in der NATO Klimapräventionsempfehlungen, die an militärische Verhältnisse angepasst sind [12].
Diagnostik und Erstversorgung beim anstrengungsbedingten Hitzschlag
Die Diagnostik des anstrengungsbedingten Hitzschlags erfordert eine verlässliche Erfassung der Körperkerntemperatur durch eine rektale Messung. Je länger die Kerntemperatur über 40,0 °C anhält, umso mehr verschlechtert sich die Prognose. Die unmittelbare und wirkungsvolle Kühlung des gesamten Körpers ist die kausale Therapie des anstrengungsbedingten Hitzschlags [7][11]. Das enge Zeitfenster hierfür beträgt ca. 30 min. Daher muss vor dem Transport zur klinischen Versorgung die Kühlung auf Rektaltemperaturen unter 39,0 °C, besser auf 38,5–38,0 °C erfolgen [4].
Erfolgversprechende Kühlraten von 0,2–0,35 °C/min werden nur durch Kalt- oder Eiswasserimmersionen (Vollbad) erreicht (Abbildung 1). Diese drastische „physikalische“ Maßnahme erzeugt durch eine reflektorische Vasokonstriktion der peripheren Blutgefäße zwar eine deutliche Reduktion des Blutflusses im Bereich der Körperoberfläche, erlaubt aber eine effektive, überwiegend konduktive Entwärmung des gesamten Körpers. Eine idealerweise „physiologisch geregelte“ Kühlung mit gleichzeitiger Messung der Hauttemperatur zur Überwachung der Durchblutung und der Rektaltemperatur zur Sicherung des Therapieerfolgs ist während der präklinischen Versorgung nicht praktikabel.
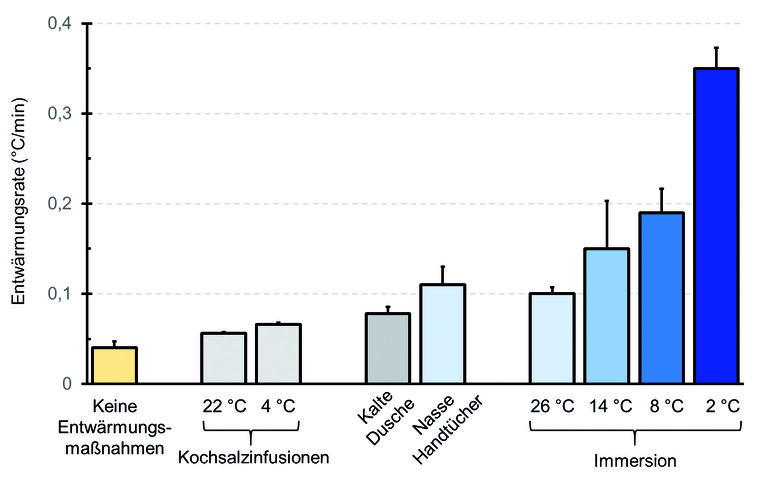
Abb. 1: Orientierende Übersicht der Entwärmungsraten des menschlichen Körpers bei Anwendung verschiedener Abkühlungsmethoden: Das Gesamtvolumen der 0,9 % Kochsalz-Infusionen beträgt jeweils 2 l. Kühlraten von 0,2–0,35 °C/min werden nach der Auswertung verschiedener, untereinander nicht standardisierter Studien nur durch Kalt- oder Eiswasserimmersionen erreicht (modifiziert nach Leyk et al. 2019 [11]; Abdruck mit freundlicher Genehmigung des Deutschen Ärzteblattes).
Stehen keine Hilfsmittel bei der Erstversorgung bereit, so muss zumindest eine ausreichende Benetzung der Körperoberfläche sowie eine Luftbewegung (Fächeln o. ä.) zur Unterstützung der evaporativen Entwärmung vor und während des Transportes gesichert werden.
Prävention von anstrengungsbedingten Hitzeerkrankungen
Das zentrale Element zur Prävention anstrengungsbedingter Hitzeerkrankungen ist die Gefährdungsabschätzung in der Vorbereitung geplanter Vorhaben (Sportveranstaltungen, gewerbliche Unternehmungen, militärische Ausbildungsmaßnahmen etc.):
Voraussetzung ist die Klimabeurteilung mit einem Klimasummenmaß. Dieses erlaubt die Bewertung der Auswirkungen der vier physikalischen Klimakenngrößen (Lufttemperatur, Luftfeuchte, Windgeschwindigkeit und Wärmestrahlung) auf den menschlichen Körper. Ein verbreitetes Klimasummenmaß ist die Wet Bulb Globe Temperature (WBGT) [3][12]. Entsprechende Wettervorhersagen weisen diesen Wert aus. Zusätzlich kann das aktuelle lokale Wettergeschehen mit einem marktverfügbaren WBGT-Messgerät selbständig beurteilt werden (Abbildung 2).

Abb. 2: Beispiel eines marktverfügbaren Klimamessgerätes, mit dem die Wet Bulb Globe Temperature (WBGT) als Klimasummenmaß zur Beurteilung des aktuellen lokalen Klimas bestimmt werden kann.
Klimaangepasste Maßnahmen
In Kenntnis der Klimabedingungen können präventiv klimaangepasste Maßnahmen ergriffen werden. Die Bundeswehr berücksichtigt die medizinischen Empfehlungen der NATO [12], um die mögliche Arbeitsschwere, das notwendige Arbeitszeit-Pausen-Regime und die erforderliche Flüssigkeitsaufnahme in den jeweiligen Hitzekategorien unter Beachtung der Bekleidungsisolation abzuschätzen (Abbildung 3). Bei zu erwartender übermäßiger Hitzebelastung ist zu entscheiden, geplante Ausbildungsvorhaben u. ä. in kühlere Tageszeiten zu verlegen oder abzusagen.
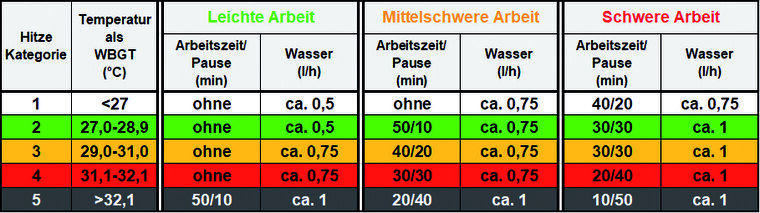
Abb. 3: Auszug aus der erweiterten Taschenkarte „Arbeiten ohne Überhitzung“ für Ausbilder, die unter Federführung des Instituts für Präventivmedizin der Bundeswehr (InstPrävMedBw) für Hitzeakklimatisierte mit Feldanzug im Rahmen eines Pilotprojektes entwickelt wurde: Die Tabelle (modifiziert nach [12]) erlaubt eine Abschätzung der möglichen Arbeitsschwere, des notwendigen Arbeitszeit-Pausen-Regimes und der erforderlichen Flüssigkeitsaufnahme in den jeweiligen Hitzekategorien (WBGT). Bei höherer Bekleidungsisolation sind Zuschläge zur WBGT notwendig (Beispiel: Gefechtshelm +1,5 °C; ballistische Schutzweste +3 °C).
Umfassende Hitzeprävention notwendig
Eine umfassende Hitzeprävention kann nur mit der Sensibilisierung aller Beteiligten für die Gefährdung durch anstrengungsbedingte Überhitzungen gelingen. Im Sport betrifft das alle Ebenen vom Veranstalter bis zum Athleten. Zur Gefährdungsabschätzung vor einer geplanten Veranstaltung existieren Empfehlungen [2]. Im gewerblichen Bereich sind von der Unternehmensleitung über den betriebsärztlichen Dienst bis zu den Arbeitnehmerinnen und Arbeitnehmern alle Beteiligten gefordert, Hitzestresspräventionsmaßnahmen umzusetzen [5].
Im Falle der Bundeswehr empfiehlt sich die Intensivierung des eingeschlagenen Weges mit der Informationsbereitstellung für alle Handlungsebenen über ein präventives Hitzestressmanagement, einschließlich (Ersthelfer-) Ausbildung und Bereitstellung einer Taschenkarte für die Truppe [6]. Diese Taschenkarte wurde unter Federführung des InstPrävMedBw entwickelt und beschreibt die wichtigsten Faktoren bei der Entstehung von Hitzestress, das Erkennen von anstrengungsbedingten Hitzeerkrankungen und Erste-Hilfe-Maßnahmen [9][10]. In einem Pilotprojekt wurde das Ausbildungspersonal besonders exponierter Ausbildungseinheiten durch Unterrichte sensibilisiert und in die Handlungsvorgaben einer erweiterten Taschenkartenversion (Abbildung 3) sowie in den Institutsflyer „Hot Ten“ eingewiesen [8].
In Anbetracht sommerlicher Hitzewellen im Inland und der weltweiten Einsätze der Bundeswehr in heißen Klimazonen ist abzusehen, dass die Bedeutung der Prävention von anstrengungsbedingten Hitzeerkrankungen im zivilen und militärischen Bereich noch weiter zunehmen wird.
Literatur
- Armed Forces Health Surveillance Division: Update: Heat Illness, Active Component, U.S. Armed Forces, 2020. MSMR 2021; 28 (4): 10-15. mehr lesen
- Armstrong EL, Casa JD, Millard-Stafford M et al.: Exertional heat illness during training and competition. ACSM, American College of Sports Medicine (ed.). Position Stand. Med Sci Sports Exerc 2007; 39 (3): 556-572. mehr lesen
- DIN EN ISO 7243:2017-12: Ergonomics of the thermal environment - Assessment of heat stress using the WBGT (wet bulb globe temperature) index. Berlin: Beuth Verlag GmbH mehr lesen
- Epstein Y, Yanovich R: Heatstroke. N Engl J Med 2019; 380 (25): 2449-2459. mehr lesen
- Glitz KJ, Gorges W, Leyk D, Piekarski C: Arbeit unter klimatischer Belastung: Hitze. LEITLINIE. [Working under climatic conditions: heat. GUIDELINE] In: Deutsche Gesellschaft für Arbeitsmedizin und Umweltmedizin e.V. (Hrsg.): Leitlinien der Deutschen Gesellschaft für Arbeitsmedizin und Umweltmedizin e.V.; AWMF online - Das Portal der wissenschaftlichen Medizin 2012 [Guidelines of the German Society for Occupational and Environmental Medicine; AWMF online] (Note: The guideline is currently being updated by four professional societies with the involvement of the Bundeswehr Institute for Preventive Medicine.) mehr lesen
- Glitz KJ, Rohde U, Piekarski C, Leyk D: Prävention bei anstrengungsbedingtem Hitzestress [Prevention of exertion-related heat stress]. Wehrmed Mschr 2020; 64 (1): 42-43. mehr lesen
- Hoitz J: Klinisches Management beim anstrengungsbedingten Hitzschlag [Clinical management in exertion-related heat stroke]. Wehrmed Mschr 2018; 62 (10): 357–359. mehr lesen
- Institut für Präventivmedizin der Bundeswehr (Hrsg.): Flyer: Hot Ten. Infos und Tipps für die Hitze [Flyer: Hot ten. Info and tips for the heat]. Koblenz: InstPrävMedBw.
- Kommando Sanitätsdienst der Bundeswehr BGM (Hrsg.): ARD-874/0-4004a: Arbeiten ohne Überhitzen [General military regulation ARD-874/0-4004a: Work without overheating]. 2018.
- Kommando Sanitätsdienst der Bundeswehr (Hrsg.): ARD-874/0-4004b: Erste Hilfe in der Bundeswehr [General military regulation ARD-874/0-4004b: First aid in the German Armed Forces]. 2019.
- Leyk D, Hoitz J, Becker C, Glitz KJ, Nestler K, Piekarski C: Health risks and interventions in exertional heat stress. Dtsch Arztebl Int 2019; 116: 537–544. mehr lesen
- North Atlantic Treaty Organizsation (ed.): TR-HFM-187: Management of heat and cold stress. Guidance to NATO medical personnel. Findings of Task Group HFM-187. Neuilly-Sur-Seine Cedex: NATO Science & Technology Organization. mehr lesen
- Stacey MJ, Brett S, Woods D, Jackson S, Ross D: Case ascertainment of heat illness in the British Army. Evidence of under-reporting from analysis of Medical and Command notifications, 2009-2013. J R Army Med Corps 2016; 162(6): 428-433. mehr lesen
Für die Verfasser
Dr. Karl Jochen Glitz
Institut für Präventivmedizin der Bundeswehr
Fachbereich A4 – Umweltergonomie und Bekleidung
Andernacher Str. 100, 56070 Koblenz
E-Mail: karljochenglitz@bundeswehr.org